科技助力結核病防控:現狀、進展與對策
|
|
中國網/中國發展門戶網訊 結核病(Tuberculosis,TB)這一由結核分枝桿菌(Mycobacterium tuberculosis,Mtb)感染引起的古老的慢性傳染病至今依然嚴重危害人類健康,尤其影響到最貧窮和脆弱的群體。在過去的?2000?年中,TB?已造成超過?10?億人死亡,全球每年依然有約?150?萬人死于?TB。世界衛生組織(WHO)提出了《終止結核病戰略》(2016—2035?年)的目標,聯合國也提出了《變革我們的世界:2030?年可持續發展議程》的?TB?控制目標和?2035?年終止?TB?流行的目標,這些目標設定的年限距今分別只剩下不到?14?年和?9?年的時間。但是,按目前趨勢計算,依靠現有技術手段,人類消滅?TB?的目標可能要在?160?年后的?2182?年才可能實現。
在與傳染病進行較量時,人類最有力的武器就是科學技術。因此,最終戰勝?TB?這一難治性慢性傳染病也離不開科學發展和技術創新。WHO?的《2020?年全球結核病報告》中列出的優先事項包括:降低感染風險的疫苗、降低約?20?億已感染人群罹患?TB?風險的疫苗或新藥等。時不我待,如果不采取緊急行動加強科技攻關,全球?TB?防治目標很可能無法實現。本文總結了全球及我國?TB?發展態勢,分析了科技在?TB?防治中的貢獻,并針對科學防控?TB?進行了思考并提出了一系列建議,包括加強?TB?的基礎研究研發、研發新型?TB?疫苗和藥物、發展新型?TB?診斷技術手段、健全體系支撐并加強保障措施等。本文旨在推進我國防治?TB?的科技布局及政策制定與落實,最終促進《終止結核病戰略》目標的實現。
TB?發展態勢
全球和我國?TB?流行現狀
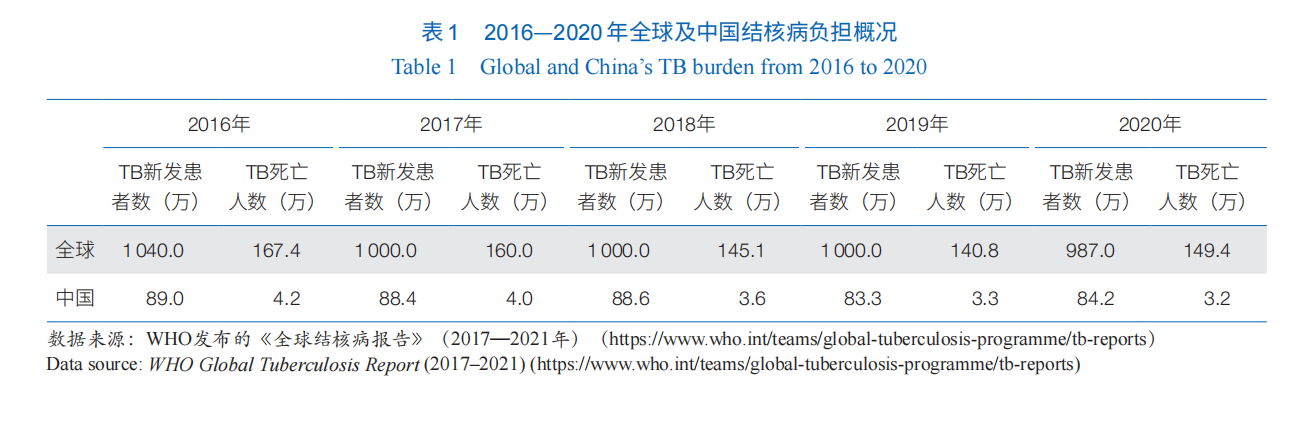
根據?WHO?最近發布的《2021?年全球結核病報告》,2020?年全球?TB?新發患者數為?987?萬,估算發病率持續呈現下降趨勢。但受新冠肺炎疫情影響,大量?TB?患者未被及時確診并及時治療,導致?TB?死亡數從?2019?年的?140.8?萬增加到?2020?年?149.4?萬,這是近?15?年來的首次上升(表?1)。同時,耐藥?TB?仍然是一項嚴峻的全球公共衛生危機[6]。2019?年,全球有近?50?萬名利福平耐藥?TB(RR-TB)患者,其中?78%?為耐多藥?TB(MDR-TB)。此外,研究顯示:全球敏感?TB?治療成功率為?85%,而?MDR/RR-TB?治療成功率僅為?57%。還需要指出的是,新冠肺炎大流行的蔓延造成?TB?患者醫療的可及性顯著降低,減少了?TB?患者就診;據模型估算,全球?TB?防控因新冠肺炎疫情倒退?5—8年。
我國多年來一直是?TB?大國,是全球?30?個?TB?高負擔、30?個耐藥?TB?高負擔和?30?個?TB/艾滋病(HIV)合并感染高負擔國家之一。2020?年,我國估算的?TB?新發患者數為?84.2?萬,從?2019?年的全球第?3?位上升至第?2?位,僅次于印度(表?1)。我國的耐藥?TB?負擔尤為嚴峻,每年估算?RR-TB?新發患者數?6.5?萬,位居全球第二位。此外,我國約有超過?70%?的耐藥?TB?患者尚未被發現,這將造成人際傳播的巨大風險,并成為我國控制?TB?的嚴峻挑戰。另外,我國現存巨大的潛伏感染人群,總計有超過?3.65?億人感染過?Mtb,高居全球第二位;這些患者在一生中均有可能發展為活動性?TB,因此對潛伏感染者的早期精準干預意義重大。
全球?TB?防控目標及實現情況
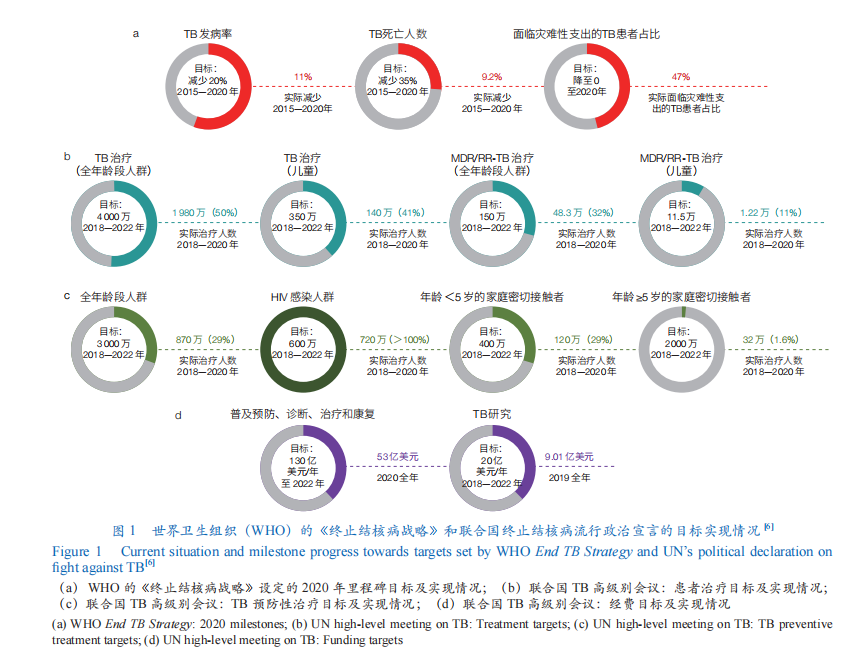
2014?年和?2015?年,WHO?會員國和聯合國分別承諾終止?TB?流行的戰略目標和議程中包含了?TB?發病率、死亡率,以及?TB?患者及其家庭面臨費用大幅下降的具體里程碑目標。2017?年?WHO?召開全球?TB?問題部長級會議,該會議成果是《終止結核病莫斯科宣言》。2018?年,聯合國大會舉行史上首次?TB?問題高級別會議,有國家元首、政府首腦等各方領導人參會。會議制定了政治宣言,重申了對《變革我們的世界:2030 可持續發展議程》和《終止結核病戰略》的承諾并增加了新承諾。會上還首次為?TB?預防、治療與科研資金的需求,以及?TB?感染和患者治療人數設定了全球目標。
WHO?和聯合國提出的“終止全球結核病流行”的具體目標是:與?2015?年相比較,2030?年?TB?死亡率下降?90%,發病率下降?80%;2035?年,分別下降95%和90%。盡管有上述一系列政治宣言和宏偉目標,但從目前的進展來看,這些全球?TB?防控目標進度遲緩。近?5?年,全球每年新發?TB?患者人數基本維持在同一個水平。根據?WHO?最新發布的《2021?年全球結核病報告》,大多數?WHO?成員國和?TB?高負擔國家未能實現《終止結核病戰略》2020?年的里程碑目標。此外,新冠肺炎大流行對?TB?防控工作造成了巨大的負面影響(圖?1)。
科技在?TB?防治中的貢獻
我國科技防治TB的成效及面臨的挑戰
TB?患者給家庭帶來嚴重的經濟負擔。據一項全國調查顯示:每名?TB?患者平均自付經濟負擔超過?1.5?萬元,約有?1/4?的?TB?患者因病致貧,因而?TB?防治成為健康中國的重要挑戰。黨中央、國務院高度重視?TB?防治工作,并將?TB?防治戰略寫入了?2016?年中共中央、國務院印發的《“健康中國?2030”規劃綱要》,這也是我國履行對聯合國《變革我們的世界:2030?可持續發展議程》承諾的重要舉措。近年來,我國還出臺了一系列?TB?防控政策和保障措施,有效地促進了我國?TB?疫情的持續下降(2020?年度受新冠肺炎疫情影響稍有回升除外)(表?1)。除了管理方面的舉措,TB?防治目標的最終實現依賴于科技攻關能力的全面提升。根據《國家中長期科學和技術發展規劃綱要(2006—2020?年)》,經國務院批準,由國家衛生健康委員會和中央軍委后勤保障部衛生局牽頭組織實施的國家科技重大專項“艾滋病和病毒性肝炎等重大傳染病防治”于?2008?年啟動。該專項在“十一五”“十二五”和“十三五”實施期間取得了諸多進展,主要包括:①在?TB?診斷方面。研發出了多項?TB?細菌學、免疫學和分子生物學診斷新技術,使?Mtb?檢測時間由?4—8?周縮短至?6?小時以內,痰液中?Mtb?的檢出率由?25%?提高到?50%;此外,在潛伏感染者的篩查方面,開發的重組?Mtb?融合蛋白用于潛伏感染人群的篩查,提高了目標人群的發現水平。 ②在?TB?治療方面。針對?TB?發病人數多、耐藥嚴重的問題,以診斷和可持續治療為重點,成功研發系列診斷產品并優化治療方案,使?MDR-TB?病死率降低?9%,達到國際先進水平。③在?TB?疫苗研究方面。目前,在全球注冊的?14?個?TB?疫苗研究中,我國自主研發的?AEC/BC02?和?Vaccae 2?種疫苗位列其中。
盡管取得了上述多項成果,但是距離?2035?年終止?TB?的目標,我國的?TB?防治工作依然任重而道遠,并面臨一系列重大挑戰,主要包括:缺乏?TB?的有效預防手段。用于預防?TB?的疫苗目前只有卡介苗(BCG)1?種,且其對于成人肺結核的保護效力有限,新型?TB?疫苗研發尚需找到新的突破口;我國擁有龐大的?TB?潛伏感染人群,急需適宜的免疫干預手段;尚缺乏有效鑒定?TB?易感人群的篩查方式,這些感染人群中病原清除的免疫學機制也尚不明晰,無法有效開展早期篩查并采取有效的保護措施;耐藥?TB?患者的治療目前依賴于抗?TB?藥物,但是現有藥物對耐藥?TB?患者的治療成功率僅為50%,亟待探索基于新機制和新策略的新型?TB?治療性疫苗等更有效的?TB?治療手段。
TB領域的科研進展及其在TB防治中的應用前景
基礎和應用基礎研究的深入探索,以及創新技術的發展應用,可為科技防治?TB?提供堅實的理論基礎和有力的技術支撐。以下簡要介紹?TB?領域的研究進展,主要包括?TB?基礎研究進展和防治新靶點發現、TB?新疫苗開發、抗?TB?新藥研發,以及?TB?臨床治療新方案研究等。
TB?基礎研究進展和防治新靶點發現
對于?Mtb?感染、發病和宿主免疫防御機制的認識,以及新靶點和新標志物的發現,是開發?TB?防治新手段的關鍵。以下從?3?個方面介紹一些近年在?TB?基礎研究領域的進展。
耐藥?TB?的流行病學及其基因組特征。系統地分析?Mtb?臨床耐藥菌株的流行病學及耐藥基因組特征有助于了解?Mtb?耐藥的發展趨勢并提供新的耐藥分子標識物和新藥靶。①耐藥?TB?的流行病學分析。Zhao等通過對中國的耐藥?TB?情況進行調查發現:我國的耐藥?TB?疫情嚴重,新發、復發?TB?病例中?MDR-TB?的比例分別為?5.7%、25.6%,并且約?8%的?MDR-TB?病例同時也是廣泛耐藥?TB(XDR-TB)病例。② TB?耐藥基因組的特征。畢利軍團隊通過對?161?株從臨床分離的耐藥?Mtb?進行全基因組和轉錄組測序及數據分析,系統發現了?72?個新的耐藥相關基因和?28?個非編碼區,為建立新型?TB?耐藥檢測方法和藥物研發提供了一批新的耐藥標識物及藥物靶標。
TB?免疫應答機制。Mtb?和宿主免疫系統之間的互作和博弈決定了其感染結局。相關方面的進展主要包括:①在?Mtb?的宿主免疫逃逸機制方面。劉翠華團隊近年與高福和邱小波團隊合作發現?Mtb?效應蛋白?PtpA?利用宿主泛素抑制固有免疫進而促進病原胞內存活的新機制;揭示?Mtb?表面蛋白?Rv1468c?招募宿主泛素觸發宿主異體自噬進而調控宿主炎癥免疫反應強度的新機制;發現?Mtb?效應蛋白?PknG?發揮非經典泛素化酶活性抑制固有免疫的新機制,以及通過其不同結構域及其激酶活性阻斷自噬流并促進病原胞內存活的新機制等。戈寶學團隊和饒子和團隊合作揭示了一種新型的依賴宿主?E3?連接酶?ANAPC2?導致?Mtb Rv0222?泛素化來破壞宿主免疫應答的新機制。②在宿主的抗?Mtb?感染免疫機制方面。Khan等揭示?Mtb感染能夠激活Ⅰ型干擾素/鐵代謝信號軸,抑制骨髓生成并損害保護性“訓練免疫”,與卡介苗引發的保護性訓練免疫背道而馳,提示了骨髓來源巨噬細胞中一種新的病原菌免疫逃逸策略;Ji?等解析了Ⅰ型干擾素與?TB?易感性的相關性,并證明?IL-1α?是體內Ⅰ型干擾素驅動的?TB?易感性的重要調節因子;Scheuermann等解析了肺組織中血小板在?TB?發病進程中的動力學改變和相互作用分子,提示可望通過調節固有免疫應答來重塑肺部免疫應答。
TB?藥物靶標的作用機制及結構解析。最近,國內外在?TB?藥物靶標的作用機制及結構解析研究方面也取得重要進展,主要包括:張穎團隊首次發現了?TB?一線藥物吡嗪酰胺的首個作用靶標?RpsA,并揭示了吡嗪酰胺通過?RpsA?抑制?Mtb?的蛋白質翻譯過程殺滅?Mtb?的分子機制,為進一步篩選?TB?候選藥物提供了重要參考。饒子和團隊解析了乙胺丁醇靶標?EmbA-EmbB、EmbC-EmbC?二聚體復合物結構,證實了乙胺丁醇的藥物作用靶點和分子機制,為乙胺丁醇的優化和靶向?Emb?蛋白的新藥研發提供了理論依據。Rempel?等合作證實?Rv1819c?是維生素?B12(鈷胺素)的轉運蛋白,并且?Rv1819c?可能成為開發?TB?藥物的理想新靶標;他們還解析了?Mtb Rv1819c?的三維晶體結構。Guo?等揭示了貝達喹啉抑制三磷酸腺苷(ATP)酶活性的三維構象,為?TB?藥物結構修飾提供了參考。
TB新疫苗開發
目前,唯一獲得許可的?TB?疫苗?BCG?不足以遏制全球?TB?流行:BCG?雖然可為嬰幼兒提供中等至良好的保護,可以預防重癥?TB,但它不能保護青少年和成年人這些?TB?傳播的主體人群。因此,急需研發更有效的?TB?新疫苗。目前,至少有?14?種候選疫苗正在積極臨床開發中。其中,Tait?等報道的新型佐劑蛋白疫苗?M72/AS01E?的Ⅱb?期臨床試驗結果顯示其對潛伏感染?TB?者的保護率約?50%——該疫苗已獲準在部分低收入國家使用。另外,還有數種?TB?疫苗處于臨床前階段。其中有的研究嘗試通過改變疫苗接種方式提升其免疫保護力。例如,有研究發現通過靜脈注射方式接種?BCG,9/10?感染?Mtb?的獼猴未發展為活動?TB,6/10?的獼猴未檢測到?TB?感染。另一研究表明:用腺病毒的疫苗在黑猩猩中單劑量黏膜免疫可增進?TB?控制并抑制抗生素停用后的復發。這一系列研究為?TB?疫苗增效提供了新思路。然而,已有的候選疫苗幾乎都沒有表現出抗原和免疫多樣性。因此,急需開發以多種方式發揮作用的新疫苗,尤其是防止建立初始感染(暴露前)或防止發展成疾病(暴露后)的新型?TB?疫苗。
TB?新藥研發
全球范圍內,TB?新藥研發一度滯緩。近幾年隨著全球對傳染性疾病的逐漸重視,國內、外均增加了在研或進入臨床試驗階段的?TB?新藥。目前,對敏感?TB?的治愈率約為?85%,而對耐藥?TB?的治愈率僅為?34%—55%,加之耐藥?TB?患者的治療需要至少?9—20?個月的二線藥物療程。因此,針對耐藥?TB?患者的新藥研發一直是全球關注的重點。目前,一些地區已批準?3?種新藥(貝達喹啉、德拉馬尼和普瑞瑪尼)用于治療耐藥?TB,但這些新藥存在有效性不足且毒性較大等局限性,僅能作為聯合治療方案的一部分。還有數種?TB?藥物處于臨床前和臨床試驗階段。例如,Ouchi?等研發的?WQ-3810?是一種新型抗耐藥結核的氟喹諾酮類藥物,可通過作用于?Mtb?的?DNA?螺旋酶發揮作用。Telacebec(Q203)則是?de Jager?等研發的另一種新型?TB?藥物,其可通過抑制細胞色素?bc1?復合物來影響病原菌能量代謝;針對該藥的Ⅱ期臨床試驗初步結果顯示其具有良好的體外和體內抗?Mtb?活性。盡管已看到了可喜的進展,但是?TB?藥物的耐藥性發生是必然的,仍需要研發更多高效、低毒的抗結核新藥以應對不斷產生的耐藥?TB。
TB?臨床治療新方案研究
在?TB?新藥研發跟不上臨床需求的現階段,針對?TB?的臨床治療方案進行優化是有效提升?TB?防治能力的重要措施之一。該方面主要進展包括:Abidi?等系統比較了標準化短療程方案(9—12?個月)和傳統長療程方案(18—20?個月或更長)效果,發現短療程組的治療成功率(80.0%)高于長療程組(75.3%)。Conradie?等報道了在南非開展的適用于廣泛耐藥/耐多藥?TB(XDR/MDR-TB)患者的全口服化療方案,其中使用了包含?3?種口服藥品(貝達喹啉、利奈唑胺和普瑞瑪尼)的耐藥?TB?治療方案;結果顯示,該方案治療完成率更高,且治療效果并不劣于傳統方案,治療成功率為?90%。Franke?等報道了一項包含?1?109?例耐藥?TB?患者的多個國家參與的使用貝達喹啉和(或)德拉馬尼的臨床隊列短期研究;結果顯示,85%?的研究對象在治療?6?個月內痰菌轉陰,HIV?感染者的陰轉率為?73%,低于未感染?HIV?者的?84%。
綜上,TB?研究領域已日益受到重視并取得了可喜的新進展。我們也欣喜地看到,我國?TB?研究領域近年也涌現出一系列具重大影響力的原創性和引領性的研究成果。但同時,也應認識到,我國在?TB?領域的科技支撐尚不充分、源頭科技供給還遠不足。因此,尚需加強我國?TB?領域的總體布局和系統研究,從而更好地助力?TB?科技防治工作的進步。
科技防治?TB?的思考和建議
盡管全球、各區域和各國在消除?TB?方面取得了進展,但要實現全球?TB?防控目標,迫切需要進一步加強高效務實的科技防治?TB?的行動。我國作為?TB?大國,TB?防治工作仍然面臨諸多挑戰,主要體現在基于新機制、新理論、新策略的源頭科技創新供給依然嚴重不足。為深入貫徹“面向人民生命健康”國家戰略導向,力爭“十四五”時期在?TB?科技防治領域實現突破并有力支撐科技強國建設,急需盡早做好頂層設計,系統科技布局,加大攻關力度,研發具有自主知識產權的?TB?防治新技術、新方法、新手段。基于此,本文針對我國科技防治?TB?提出?5?個方面的建議。
加強?TB?的基礎研究
TB?的發病機制異常復雜且與宿主的免疫、代謝等多方面密切相關,而目前對于?TB?的發病機制尚缺乏全面、深入的了解。需進一步加強?Mtb?與宿主互作的動態調控機制、TB?的保護性免疫機制等方面的研究,為?TB?新疫苗和新藥研發提供新策略和新靶點。此外,TB?與肺結節病、炎癥性腸病等自身免疫性疾病、糖尿病等代謝性疾病及腫瘤等疾病密切相關,并且存在這些基礎疾病的人群往往也是?TB?的易感人群。因此,TB?及其共患病可能存在共性的宿主免疫學發病機制,加強?TB?與這些共患病的共性發病機制研究將可能揭示?TB?易感的分子標識,從而為潛伏感染高危人群的篩查提供新標識,同時還可能為?TB?共患病提供共性防治新手段。
開發新型?TB?疫苗
TB?疫苗除了可預防?TB?感染以外,還可望作為免疫治療劑,以縮短?TB?治療時間或降低治療結束后的復發風險,從而減少耐藥?TB?的發展和擴散。此外,有效的?TB?疫苗還可以應對耐藥?TB?并通過預防疾病而減少對抗生素的需求,從而有利于避免耐藥性的發生。《終止結核病全球戰略》呼吁每年提供大約?2.5?億美元推進?TB?新疫苗研發。但?2005—2017?年,平均每年投資僅為?9?500?萬美元。面對居高不下的?TB?疫情和嚴重的?Mtb?耐藥情況,急需進一步闡明?Mtb?感染過程中肺部區域黏膜免疫的應答特征尤其是?TB?的保護性免疫機制,并基于新理論、新策略和新靶點開發更高效和安全的新型?TB?疫苗;同時,探索新的疫苗免疫學評價手段,并開發疫苗增效新策略用以提高疫苗的保護效力和持久性。
研發TB新藥
耐藥TB患者的治療依賴于?TB?藥物,但是現有藥物對耐藥?TB?患者的治療成功率較低,并且現有?TB?藥物易引發?Mtb?發生耐藥。我國的原創性?TB?藥物開發能力較為缺乏,科技成果轉化率低;今后需加強基于新機制的源頭創新的?TB?新藥研發,并且在?TB?新藥研發中需考慮到對耐藥?TB?的有效性、盡量減少耐藥的發生。宿主導向的免疫治療藥物是未來研究的主要方向之一,其理念是:消除病原導致的免疫逃逸和免疫耗竭,提升宿主的保護性免疫反應,同時減少過度炎癥反應及免疫病理反應導致的組織損傷。宿主導向的免疫治療藥物有望作為耐藥?TB?的重要治療手段之一,與傳統的抗生素類?TB?藥物聯用還可能縮短療程并緩解耐藥發生。因此,加強?Mtb?感染狀態下的宿主免疫機制研究并開發基于宿主的?TB?免疫治療藥物將具有重要的臨床應用價值。此外,基于?TB?的復雜發病機制和慢性感染的特點,可探索中藥復方及其成分在?TB?防治中的作用及機制,并深入研究中西醫結合治療?TB?的新方案。
發展新型?TB?診斷技術手段
TB?的早期及時確診對于盡早治療患者、減少疾病傳播至關重要。TB?尤其是耐藥?TB?和潛伏感染者的診斷方法和技術尚待提升,急需發現新型診斷標志物,包括可區分活動性?TB?和潛伏感染者的血液標志物、耐藥基因分子診斷靶標等。在診斷技術方面,需進一步開發具有更高敏感度和特異性的即時便攜式檢測方法和手段。此外,由于尚缺乏有效鑒定?TB?易感人群的篩查方式,既往的篩查方式大多基于某個基因位點突變與?TB?發病的關聯,且其免疫學機制不明,無法有效開展早期篩查并采取有效的保護措施。同時,由于?TB?易感及發病機制復雜并且影響因素眾多,需從系統、整體和動態的角度進行多層次生命組學(包括基因組、蛋白質組、泛素化修飾蛋白質組及代謝組)的整合分析與比較,系統發現可動態指示?Mtb?感染進展狀態的宿主特征分子,篩選并精確驗證可用于?TB?快速檢測與鑒別診斷、提示潛伏感染發病和治療預后的生物標識物。
健全體系支撐并加強保障措施
科技是實現《終止結核病全球戰略》的重要基礎,而科技防治?TB?需要有力的創新環境和資源條件。
營造?TB?科學研究和技術創新的有利環境。制定政策鼓勵新的合作研究模式,加強政府和社會資本合作;支持樣本、數據等資源和知識產權共享;簡化和統一審查研究規程及產品監管程序,提高持續、高效地開展研究并將研究成果進行快速轉化和利用的能力;采取一系列財政和非財政的激勵措施刺激從基礎研究、技術開發到成果轉化等各個層面的創新。
加大對?TB?領域的資金投入。TB?的基礎研究,以及疫苗開發、藥物研發和診斷手段提升等關鍵領域,長期缺乏充足的經費支持;而且,市場的吸引力也不足以激勵企業對?TB?領域資金投入的積極性。因此,急需政府加大對?TB?基礎研究的穩定支持,幫助解決?TB?診防治新技術和新手段開發早期階段未得到滿足的資金需求,并倡議和鼓勵企業等開發者聯合開發。
推進?TB?領域的創新型人才培養。TB?診防治新技術和新手段均有賴于對?TB?的致病和免疫機制更深入和全面的了解。因此,需要進一步推進?TB?基礎研究和技術創新領域的人才培養,進一步激勵、支持和培養一批訓練有素的創新型人員隊伍,為?TB?的原創研究持續注入新生力量。
結語
我國的?TB?防治既面臨一系列重大挑戰,但同時也迎來了重大機遇。展望“十四五”,我國的?TB?防治科技攻關前景光明。我們應當抓住機遇,迎難而上,團結協作,開拓創新,為加快推動我國?TB?防治進度并為全球?TB?防控目標實現貢獻中國力量和中國智慧。
(作者:劉翠華、汪靜、仝舟,中國科學院微生物研究所;任小波,中國科學院科技促進發展局;逄宇,首都醫科大學附屬北京胸科醫院;高福,中國科學院微生物研究所、中國疾病預防控制中心;《中國科學院院刊》供稿)
